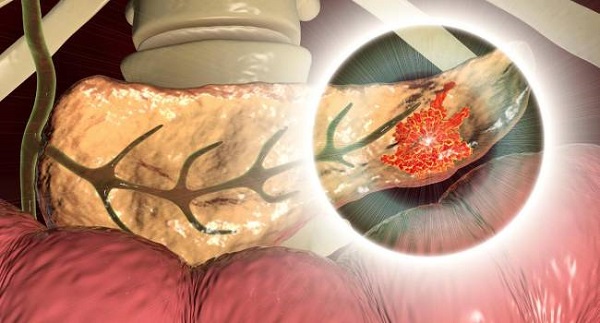
Descripción Anatómica y Funcional
En la plataforma de Médicos Ecuador, los doctores Carlos Marengo, Guido Panchana y Germán Reyes definen a esta enfermedad de la siguiente manera: El páncreas es un órgano alargado, de aspecto lobular localizado en la concavidad del duodeno y que se extiende hasta el hilio esplénico. Pesa entre 65 y 160 gramos, y presenta una longitud aproximada de 20-25 cm. El páncreas puede dividirse en cuatro partes: la cabeza, el istmo o cuello, la parte central o cuerpo y la extremidad izquierda, cerca del hilio esplénico o cola (figura 1).
Desde el punto de vista histológico y fisiológico, el páncreas es una glándula que presenta dos componentes claramente diferenciados.
El páncreas exocrino es el responsable de la producción y secreción de jugo pancreático, rico en enzimas necesarias para la digestión de los alimentos en el intestino.
Está constituido por células acinares, centroacinares y ductales, y representa la casi totalidad de la masa glandular.
El páncreas endocrino está constituido por los islotes de Langerhans, estructuras formadas por diversos tipos celulares que representan menos del 1% de la masa del páncreas y que son los responsables, entre otras funciones, del control de la glicemia.
Epidemiología
De entre los tumores gastrointestinales, el cáncer de páncreas (CP) es el que presenta actualmente la peor tasa de supervivencia a los 5 años.
El CP es la segunda neoplasia más frecuente del tubo digestivo y la cuarta causa de muerte por neoplasia en Estados Unidos, tanto en el hombre como en la mujer (1).
En nuestro país, la tasa de incidencia anual es de 4 por cada 100.000 habitantes (2). No existe tratamiento curativo y la resección quirúrgica no es posible en la mayoría de pacientes debido a la extensión – local o a distancia – del tumor.
Por otra parte, la radioterapia y la quimioterapia se han mostrado muy poco efectivas. Menos del 20% de los pacientes afectos sobreviven al primer año después del diagnóstico y sólo el 3% están vivos a los 5 años (3).
4.- Factores de riesgo
Actualmente se reconocen numerosos factores que podrían contribuir al desarrollo de CP. Los factores contribuyentes postulados incluyen edad (es raro antes de los 40), sexo (es más frecuente en varones), exposición ocupacional a carcinógenos, dieta rica en grasas, consumo de carne, pancreatitis hereditaria, raza (es más común en negros) e inmigración desde países con un riesgo elevado (3,4,5).
El incremento de la incidencia en Japón se ha relacionado con la adquisición de hábitos alimenticios occidentales. El factor de riesgo más consistente parece ser el tabaquismo (4).
El consumo de café podría estar implicado en el desarrollo de CP, aunque está controvertida su influencia (6). Antes considerado como factor de riesgo, la pancreatitis parece ser debida a y no causa de CP (4).
Otros factores como litiasis vesicular, consumo de alcohol, cirugía ulcerosa previa, anemia perniciosa, e irradiación abdominal han sido implicados (4,7,8,9,10).
Reducción de riesgos
La asociación de una dieta rica en grasas, rica en proteínas y una cirugía gástrica previa en el desarrollo de CP, puede estar relacionada con los niveles altos circulantes de colecistoquinina (CCK), un estimulador potente del crecimiento del páncreas, que ha sido implicado como un potenciador de sustancias carcinógenas en modelos animales (11).
El consumo de proteínas de origen vegetal como lentejas, guisantes, judías y frutos secos puede reducir el riesgo de desarrollo de CP (9). Las dietas ricas en frutas proporcionan un ingreso alto de licopeno (un carotenoide con propiedades antioxidantes), compuesto del que se ha especulado que tiene efectos protectores contra el CP. El selenio es otro antioxidante que ha sido relacionado en la protección contra CP (12). No hay datos epidemiológicos suficientes para considerar al alcohol como un carcinógeno pancreático (3,8).
La posible relación entre diabetes y riesgo de CP ha sido ampliamente discutida en la literatura. Resultados de estudios recientes indican que existen “factores diabetógenos” específicos de determinados tumores pancreáticos. Directa o indirectamente influenciaron, por una parte en los tejidos periféricos (creando una mayor resistencia a la insulina) y, por otra, alterando o modificando la secreción pancreática endocrina (13,14).
Patogénesis
Alrededor del 95% de los cánceres de páncreas se originan en el páncreas exocrino y se clasifican histológicamente como adenocarcinomas de origen ductal. Aproximadamente 3/4 de los carcinomas ductales de páncreas crecen en la parte proximal. Estos tumores usualmente se diagnostican en un estadío más temprano debido al desarrollo de ictericia obstructiva. Los tumores del cuerpo o cola pancreáticos son a menudo diagnosticados en un estadío más tardío debido a la falta de síntomas(15).
Las neoplasias quísticas del páncreas (figuras 2 y 3) también crecen a partir del páncreas exocrino y se clasifican como benignas (cistadenoma seroso), potencialmente malignas (cistadenoma mucinoso) o malignas (cistadenocarcinoma). Estas neoplasias quísticas son mucho menos frecuentes que los carcinomas ductales, tienden a ocurrir en mujeres y se pueden encontrar en toda la glándula (16,17).
El CP metastatiza de forma agresiva y en la gran mayoría de los casos presenta diseminación en el momento del diagnóstico. Aproximadamente el 90% de los tumores tienen invasión perineural, un 70-80% diseminación linfática, un 50% invasión venosa, y un 20-25% afectación duodenal. El hígado, el peritoneo y los ganglios linfáticos regionales son las estructuras más comúnmente afectadas (17). Entre un 20-40% de CP tienen carcinomas sincrónicos in situ e hiperplasia ductal. Hiperplasia ductal, cambios nodulares y alteraciones en la función endocrina del páncreas pueden preceder a la aparición de tumores malignos (15,18,19).